Hospicjum stacjonarne przeznaczone jest dla osób w ostatnim stadium choroby nowotworowej. 35-osobowy personel zapewnia pacjentom całodobową opiekę medyczną (paliatywną) oraz psychologiczną, socjalną i duchową. Pacjenci mogą liczyć także na wsparcie szerokiego grona wolontariuszy.
Hospicjum dysponuje 30 miejscami i działa na podstawie kontraktów z NFZ.
W Hospicjum panuje ciepła, życzliwa, domowa atmosfera. Pokoje chorych są trzyłóżkowe/czterołóżkowe przy każdym znajduje się łazienka i toaleta.
Rodziny mogą odwiedzać swoich bliskich, korzystać z aneksu kuchennego, spędzać czas w ogrodzie, uczestniczyć w uroczystościach organizowanych w oddziale.
Warunkiem objęcia opieką w hospicjum stacjonarnym jest rozpoznanie choroby nowotworowej lub innej z wykazu Ministra Zdrowia kwalifikującej do opieki hospicyjnej, z zakończonym leczeniem przyczynowym oraz pisemna zgoda pacjenta na objęcie opieką paliatywną.
Informacje w sprawie przyjęć i realizacji świadczeń zdrowotnych w hospicjum stacjonarnym można uzyskać pod numerami telefonów:
tel. kom. 666 841 526
oraz 221027237, 221027243, zolwarszawa@caritasaw.pl
Przyjęcie do hospicjum odbywa się po złożeniu wymaganych dokumentów i pozytywnym ich zaopiniowaniu przez lekarza hospicjum.
DZIAŁ SOCJALNY CZYNNY:
Poniedziałek – Piątek godz. 8.00-16.00
Ośrodek Działalności Leczniczej Caritas AW
Hospicjum stacjonarne
ul. Krakowskie Przedmieście 62
00-322 Warszawa
tel.: (22) 826-56-04 wew. 243, 237
tel./fax: (22) 826-02-29
Kontakt w sprawie pacjentów:
Hospicjum Stacjonarne – lekarze – 221027290 poniedziałek- piątek w godzinach 13:00 – 14:00
Hospicjum Stacjonarne – pielęgniarki 221027291 codziennie 12:00 – 13:00
Hospicjum Stacjonarne – psycholog – 604641484
AKTUALNOŚCI
O Hospicjum
Zmniejszyć osamotnienie i strach…
„(…) Sądzę, że jest wiele powodów, dla których nie chcemy podejść do śmierci spokojnie. Jedną z ważniejszych przyczyn jest fakt, że śmierć teraz stała się pod wieloma względami znacznie bardziej przerażająca, zwłaszcza bardziej samotna, zmechanizowana i zdehumanizowana (…)” wydaje się, że tekst pisany przez Elizabeth Kubler Ross w drugiej połowie XX wieku nie uległ dezaktualizacji. Baliśmy się i boimy śmierci, którą z naszych domów coraz częściej przenosimy do instytucji szpitalnych. Nie widzimy jej i nie patrzymy na nią, co tylko wzmacnia tabu związane z umieraniem.
W hospicjach do zagadnienia ludzkiej śmiertelności nie sposób nie podejść wprost, tu niemal każdego dnia widać, że życie ludzkie ma kres i widać to dosadnie. Ta świadomość może przerażać, ale pewien paradoks tkwi w tym, że hospicja niekiedy budzą zachwyt: o ile zatopienie wzroku w realności śmierci napawa lękiem, o tyle piękno hospicjów tkwi w minimalizowaniu owego lęku poprzez przełamywanie tendencji do umierania człowieka wśród zimna maszyn i w totalnej samotności.
Pochylmy się na nad tematem śmierci w kontekście hospicjum stacjonarnego i przez chwilę zatrzymajmy wzrok nie tylko na samym chorych, lecz i na działaniach opiekunów. Wejdźmy na moment do miejsca, które potocznie i nie wiem czy słusznie bywa określane umieralnią i wychwyćmy to, co w owej opiece skutecznie pomaga w walce z lękiem przed śmiercią ludziom, w których dogasają złudzenia dotyczące posiadania czasu. Czas skrócił się dramatycznie, a plany obejmują niewiele ponad możliwości dnia następnego.
Pacjent hospicjum stacjonarnego to człowiek bliski śmierci, która nadejdzie za chwilę i to z dala od domu. Sytuacja niekiedy niewyobrażalna dla ludzi zdrowych i przytłaczająca dla tych, którzy muszą rozważać opiekę hospicjum stacjonarnego dla kogoś drogiego. Chory na śmiertelną chorobę pacjent to zwykle człowiek w kryzysie, psychicznie napięty, czasami dodatkowo obciążony zaburzeniami adaptacyjnymi, lękowymi czy depresją. Zamieszanie emocjonalne, jakie może mu towarzyszyć, sytuacje wymagające interwencji kryzysowej i całą psychoedukację możemy zostawić psychologom, ale wszyscy zwróćmy uwagę na człowieka chorego przez pryzmat potrzeb, które Cicely Saunders zamknęła w prostych słowach: „Pomóż mi, wysłuchaj mnie i zostań ze mną”.
Hospicjum stacjonarne to nie jest dom i daleko mu do tego, czym człowiek zwykł dom określać, a grozę śmierci raczej łatwiej znosić wśród bliskich i we własnych kątach. Nie zawsze jest to możliwe, w niektórych przypadkach niewskazane, co nie zmienia faktu, że często jest to człowiek rzucony w szpony instytucji i w pewien sposób opuszczony.
Dojmująca jest ta samotność w mierzeniu się z nieznanym, wewnętrzne poczucie osamotnienia zdradza wielu umierających.
Medyczny rdzeń opieki paliatywnej dotyczy walki z uporczywymi objawami w ostatniej fazie śmiertelnej choroby. Ból, duszność, krwotoki i wiele innych doskwierających objawów można eliminować dzięki rozwiniętej medycynie paliatywnej.
Pracownicy instytucji, chociaż głównie skupieni na niezbędnej, fachowej i proceduralnej pomocy, wynikającej z potrzeby niesienia ulgi w cierpieniu i obowiązku świadczenia usług, korzystają także z wachlarza niemierzalnych terapeutycznych oddziaływań. To repertuar dostępny również bliskim pacjentowi osobom, a także wolontariuszom. Bez tego typu oddziaływań hospicjum nie różniłoby się zasadniczo od innych stricte medycznych placówek. A przecież różni się, a przynajmniej my, ludzie opieki paliatywnej wierzymy, że wspólnymi siłami tworzymy dla chorych coś ważnego. Miejsce znaczeniowo szersze niż oddział szpitalny, instytucję pełniejszą, skupioną na godności chorego.
Zatem jakie szczególne działania zespołów hospicyjnych utrzymują humanitaryzm w procesie umierania człowieka? Co takiego pokonywanej przez chorobę osobie, samotnej w swym wewnętrznym zmaganiu może zaoferować drugi człowiek?
Krótko o działaniach z pozoru nieszczególnie skomplikowanych, niekiedy intuicyjnych, a o potężnych walorach terapeutycznych, mających bezpośredni wpływ na dobrostan człowieka umierającego.
Podkreślając wagę owych odziaływań, korzystam z dostępnej wiedzy na temat funkcjonowania ludzkiego mózgu by ukazać, że te zwyczajne niekiedy zachowania przekładają się na jego pracę, a tym samym i na samopoczucie człowieka chorego.
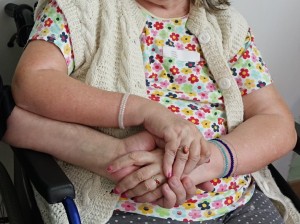
Ludzka twarz.
Wyraz twarzy ma znaczenie.
Pracownicy hospicjum stają się obiektami obserwacji dla chorych, bowiem w hospicyjnym czasie to od nich tak wiele zależy. Mimika ich twarzy jest ważnym komunikatem dla pacjenta, z niej odczytują pierwsze dane i weryfikują, czy środowisko w jakim się znaleźli jest wrogie czy przyjazne.
W mózgu zachodzi przetwarzanie emocjonalne w odpowiedzi na ekspresję twarzy, różne wyrazy twarzy są przetwarzane przez różne części układu limbicznego (związanego z emocjami). Dobrostanowi chorych zdecydowanie sprzyjają pogodne, przyjazne twarze.
Relacje społeczne.
Mózg człowieka ma obwody neuronowe, które rozwijają się na podłożu pozytywnych interakcji społecznych. Sieci neuronalne, związane z funkcjonowaniem społecznym, uznaje się za podstawę zdrowia psychicznego. Między innymi dlatego tak ważne jest wspólne przebywanie i możliwość rozmowy.
W przypadku braku osób bliskich choremu, stwarzamy mu okazje do nawiązywania relacji z ludźmi. Umiejętne motywowanie pacjentów do poszerzania sieci wsparcia społecznego ma sens – izolacja społeczna jest jedną z przyczyn, a także objawem lęku i depresji.
Interakcje społeczne, które przetwarzają obojętną lub nawet stresującą sytuację w chwilę radości, stanowią swego rodzaju lekarstwo społeczne.
Izolowanie się i unikanie kontaktów wiążą się z nadaktywnością prawej kory przedczołowej, która ma związek z lękiem i depresją. Pacjent hospicjum ma prawo do okresowego odosobnienia i obniżonego nastroju, mogącego nosić znamiona depresji przygotowawczej, związanej z oczekiwaniem na własną śmierć. Czujny opiekun to człowiek dyskretny, potrafiący rozeznać się, czy w danej sytuacji pacjent potrzebuje towarzystwa i to akurat w postaci jego osoby, a trafne rozpoznanie potrzeby pacjenta, obliguje do jej adekwatnej realizacji.
Śmiech.
Wydychane podczas śmiechu powietrze aktywuje nerw błędny i przywspółczulny układ nerwowy, powodując tym samym odprężenie.
Śmiech zmniejsza nasilenie stresu, poprzez między innymi zmniejszenie stężenia kortyzolu i stymulację układu immunologicznego.
Śmiech z pacjentem to wspólne doświadczenie radości i wzajemnego zrozumienia. Współdzielenie dobrego nastroju sprzyja zmniejszeniu nasilenia lęku, stresu i depresji.
Psychiczne doładowanie płynie z humoru, a humor poprawia samoocenę, dodaje energii i nadziei.
Dla ludzi, stojących przed zjawiskiem tak niepojętym jak śmierć, oddziaływaniem terapeutycznym staje się to wszystko, co opiera się na nieprzymuszonej, życzliwej obecności drugiego człowieka i co jest w stanie sprawić, że pacjent poczuje się ważną dla innych osobą.
Ludzka twarz, ciepło bijące od człowieka, dobre spojrzenie i czułość, którą trudno opisać, a która może przejawić się w chociażby w zrobieniu choremu dobrej herbaty z cytryną… mają znaczenie.
Okazuje się, że pigułka w postaci drugiej istoty ludzkiej, ta sama która bywa lekarstwem w trudnych chwilach egzystencji człowieka, to wysokiej jakości lek, skutecznie uśmierzający też ból totalny, obecny w chwilach dogasającego życia.
Dzisiaj mamy pandemię i znaczącej zmianie uległy kontakty międzyludzkie, a odwiedziny bliskich całkowicie zostały wstrzymane.
Jedna z ostatnich zapamiętanych przeze mnie scen, to widok opiekunki medycznej, siedzącej obok łóżka chorej kobiety. W dłoni opiekunki telefon komórkowy, ustawiony na mówienie głośne. Wyraźnie słychać słowa syna pacjentki. To nie monolog, ale pogodna, niespieszna rozmowa trzech osób, które łączą życzliwe ludzkie więzi.
Wyposażeni w pokłady czułej troski, cierpliwie i wbrew zmęczeniu pracownicy potrafią wychodzić daleko poza obowiązkowe minimum.
I jeszcze słowo o wolontariuszach. Za pośrednictwem personelu przesyłają pacjentom wiadomości tekstowe ze słowami otuchy i pamięci. Jako jedna z kilku osób pośredniczę w przekazywaniu takich sms-owych treści, a ostatnio puszczałam pacjentce filmik, jaki wolontariuszka nagrała specjalnie dla niej, dając do zrozumienia, że wirus nie przerwał łączności. Piękne…
Grażyna Niewiadomska